МИНИСТЕРСТВО НА ЗДРАВЕОПАЗВАНЕТО
НАРЕДБА № Н-11 от 29 декември 2025 г.
за реда и условията за провеждане на диагностика, профилактика и контрол на туберкулоза
Глава първа
ОБЩИ ПОЛОЖЕНИЯ
Чл. 1. С тази наредба се определят редът и условията за провеждане на диагностика, профилактика и контрол на туберкулоза.
Чл. 2. Основните цели на диагностиката, профилактиката и контрола на туберкулоза са:
1. намаляване на риска от разпространение на заболяването;
2. провеждане на своевременно консултиране и изследване на лица със съмнение или в риск от туберкулоза, както и на контактните на туберкулоза лица;
3. ранна диагностика и химиопрофилактика.
Чл. 3. (1) Диагностика на туберкулоза се извършва от лечебните заведения по чл. 5, ал. 6 от Наредба № 21 от 2005 г. за реда за регистрация, съобщаване и отчет на заразните болести (ДВ, бр. 62 от 2005 г.), отговарящи за регистриране на случаите на туберкулоза.
(2) Диагностика на туберкулоза се извършва и от Националната референтна лаборатория по туберкулоза към Националния център по заразни и паразитни болести (НЦЗПБ).
(3) Лечебните заведения по ал. 1 осигуряват условия за задължителна изолация на лица с туберкулоза с бацилоотделяне, включително и в случаите на извънредна епидемична обстановка.
Чл. 4. (1) Обект на дейностите по чл. 1 са лицата със съмнение или в риск от туберкулоза, лицата с диагностицирана туберкулоза и контактните на туберкулоза лица.
(2) Лица със съмнение за туберкулоза (суспектни лица) са лица, при които са налице клинични симптоми, насочващи към туберкулоза, без да е известно наличието на източник на туберкулоза.
(3) Лица в риск от туберкулоза са:
1. лица, живеещи в пренаселени места или в голямо домакинство, сред които е установено разпространение на туберкулоза;
2. лица с наркотична и/или с алкохолна зависимост, в т.ч. и участващи в програми за лечение на зависимостите;
3. лица, които се ползват със закрила по реда на Закона за убежището и бежанците;
4. деца на улицата и млади хора в риск;
5. лица с ХИВ/СПИН;
6. лица с хронични заболявания, например инсулинозависим диабет;
7. лица на постоянна или продължителна имуносупресивна терапия;
8. лица преди и след провеждане на биологична терапия;
9. лица, изтърпяващи наказание „лишаване от свобода“, и лица, които са изтърпели такова наказание преди по-малко от една година;
10. бездомни лица;
11. медицинският персонал в лечебните заведения по чл. 3, ал. 1.
(4) Контактни на туберкулоза са лицата, които са били или са в контакт с болен от туберкулоза, независимо дали имат клинични симптоми, насочващи към туберкулоза.
(5) Обект на дейностите по чл. 1 може да бъде и всяко лице, което иска да установи дали има туберкулоза, или е насочено от лекар за диагностика.
Чл. 5. Наредбата се прилага за формите на туберкулоза и случаите на проблеми във връзка с болестта съгласно Международната статистическа класификация на болестите и проблемите, свързани със здравето – десета ревизия (МКБ-10), както следва:
1. туберкулоза на дихателните органи, потвърдена бактериологично и хистологично (А15);
2. туберкулоза на дихателните органи, непотвърдена бактериологично или хистологично (A16);
3. туберкулоза на нервната система (A17);
4. туберкулоза на други органи (A18);
5. милиарна туберкулоза (A19);
6. последици от туберкулоза (B90);
7. туберкулоза, усложняваща бременността, раждането или послеродовия период (O98.0);
8. вродена туберкулоза (P37.0);
9. наблюдение при съмнение за туберкулоза (Z03.0);
10. специално скринингово изследване за откриване на туберкулоза на дихателните пътища (Z11.1);
11. контакт с болен и възможност от заразяване с туберкулоза (Z20.1);
12. друг вид профилактична химиотерапия (Z29.2);
13. когато в семейната анамнеза има други инфекциозни и паразитни болести (Z83.1);
14. когато в личната анамнеза има други уточнени рискови фактори, некласифицирани другаде (Z91.8).
Глава втора
ДИАГНОСТИКА НА ТУБЕРКУЛОЗАТА
Чл. 6. Изследване за туберкулоза се извършва:
1. при провеждане на скринингово изследване;
2. при диагностика на туберкулоза;
3. за определяне на диференциална диагноза;
4. при контактни на болен от туберкулоза лица;
5. за целите на медицински научни изследвания и клинични изпитвания на лекарствени продукти;
6. в случаите по чл. 4, ал. 5.
Чл. 7. (1) Скринингово изследване се извършва на лица в риск от туберкулоза.
(2) Скрининговото изследване може да се проведе, като:
1. имунологично изследване (туберкулинов кожен тест (ТКТ) на Манту или гама-интерферонов тест);
2. микробиологично изследване;
3. образно изследване.
Чл. 8. (1) Диагностично изследване на туберкулоза се извършва чрез:
1. микробиологично изследване:
а) микроскопско изследване: откриване на киселинно устойчиви бактерии;
б) културелно изследване: изолиране на M. tuberculosis complex;
2. молекулярно изследване: откриване на нуклеинова киселина на M. tuberculosis complex;
3. имунологични изследвания за туберкулоза: ТКТ на Манту или гама-интерферонови тестове;
4. образно изследване.
(2) При положителен резултат (изолиран M. tuberculosis complex) от културелно изследване се извършва задължително тест за лекарствена чувствителност.
(3) При откриване на нуклеинова киселина на M. tuberculosis complex в клинична проба задължително се извършва културелно изследване и тест за лекарствена чувствителност.
(4) При откриване на резистентност към противотуберкулозните лекарствени продукти се изпраща биологичен материал и/или щам за потвърждаване в Националната референтна лаборатория по туберкулоза.
Чл. 9. (1) Резултатът от ТКТ на Манту се определя въз основа на размера на напречния диаметър на образувания инфилтрат, измерен след 72 часа от проведения тест:
1. при инфилтрат с диаметър, по-малък от 5 мм, резултатът от ТКТ на Манту се счита за положителен при лица с ХИВ, които са били в близък контакт с лице с активна туберкулоза с бацилоотделяне;
2. при инфилтрат с диаметър 5 мм или повече резултатът от ТКТ на Манту се счита за положителен в следните случаи:
а) имуносупресирани лица, включително тези, получаващи дългосрочно кортикостероиди (в доза, еквивалентна на преднизон ≥ 15 mg/ден за ≥ 1 месец), химиотерапия или инхибитори на тумор некротизиращия фактор – алфа (TNF-α);
б) лица с ХИВ инфекция с изключение на тези по т. 1;
в) лица в близък контакт с пациенти с активна туберкулоза;
г) лица с рентгенологични данни, които могат да се свържат с преболедуване от туберкулоза, например фиброзно-нодуларни промени на бял дроб;
д) лица – реципиенти на трансплантирани органи;
3. при инфилтрат с диаметър 10 мм или повече резултатът от ТКТ на Манту се счита за положителен в следните случаи:
a) бежанци и мигранти;
б) служители и пребиваващи при условия с висок риск от разпространение на туберкулоза, например затвори, микобактериологични лаборатории, лечебни заведения и приюти за бездомни лица;
в) инжекционно употребяващи наркотици;
г) деца на възраст под 4 години;
д) преболедували от туберкулоза лица с хронични заболявания или други медицински състояния, като захарен диабет, хронична бъбречна недостатъчност на диализа, силикоза, злокачествено заболяване (левкемия, лимфом или карцином на главата, шията или белия дроб), с наличие на йеюно-илеален байпас, при които е налице повишен риск от реактивиране на туберкулоза;
е) лица с тегло под 90 % от идеалното телесно тегло;
ж) новородени, деца и юноши в контакт с лица, които са с висок риск за туберкулоза;
4. при инфилтрат с диаметър 15 мм или повече резултатът от ТКТ на Манту се счита за положителен при здрави лица на възраст над 4 години с ниска вероятност от туберкулозна инфекция.
(2) При положителен ТКТ на Манту и/или положителен гама-интерферонов тест се провежда допълнителен клиничен преглед, рентгенография на бял дроб и други изследвания по преценка на лекар – специалист по пневмология и фтизиатрия.
Чл. 10. Болните от туберкулоза лица провеждат лечение в лечебно заведение по чл. 3, ал. 1.
Чл. 11. Микробиологично изследване за туберкулоза се извършва от медицински специалист в микробиологичните лаборатории към структурите по чл. 3.
Чл. 12. За микробиологично и молекулярно изследване за туберкулоза се използват: храчка, ликвор, стомашни промивни води, лимфни възли, плеврален пунктат и други материали в зависимост от локализацията на процеса.
Чл. 13. Микробиологично и молекулярно изследване за туберкулоза се извършва при спазване на противоепидемичните мерки срещу заразяване съгласно Наредба № 4 от 2002 г. за защита на работещите от рискове, свързани с експозиция на биологични агенти при работа (ДВ, бр. 105 от 2002 г.) и Наредба № 3 от 2013 г. за утвърждаването на медицински стандарт по превенция и контрол на вътреболничните инфекции (ДВ, бр. 43 от 2013 г.).
Глава трета
УСЛОВИЯ И РЕД ЗА ИЗВЪРШВАНЕ НА ЗАДЪЛЖИТЕЛНА ИЗОЛАЦИЯ НА БОЛНИ ОТ ТУБЕРКУЛОЗА С БАЦИЛООТДЕЛЯНЕ
Чл. 14. (1) Лицата, които са диагностицирани с туберкулоза с бацилоотделяне, подлежат на задължителна изолация за срок, определен със заповед на министъра на здравеопазването по предложение на главния държавен здравен инспектор.
(2) Задължителната изолация на лицата по ал. 1 се извършва в лечебно заведение по чл. 3, ал. 1 с предписание, издадено от директора или от оправомощен от него заместник-директор на съответната регионална здравна инспекция.
Чл. 15. Изолацията в лечебно заведение за болнична помощ може да се прекрати при два отрицателни резултата от микробиологично изследване на храчки, взети в два последователни дни (сероконверсия на бацилоотделянето).
Глава четвърта
МОНИТОРИНГ И ОЦЕНКА НА РЕЗУЛТАТА ОТ ЛЕЧЕНИЕТО НА ПАЦИЕНТИ С ТУБЕРКУЛОЗА
Чл. 16. (1) Лечението на пациенти с туберкулоза подлежи на проследяване, което задължително включва мониторинг и оценка, съобразно формата на туберкулозата и диагностичната категория на пациента.
(2) Диагностичните критерии са, както следва:
1. І категория – новооткрити пациенти с белодробна туберкулоза с положително микроскопско изследване, новооткрити пациенти с белодробна туберкулоза с отрицателно микроскопско изследване и с обширно паренхимно засягане и новооткрити пациенти с тежки форми на извънбелодробна туберкулоза, ХИВ-положителни пациенти;
2. ІІ категория – пациенти на повторно лечение за туберкулоза с положително микроскопско изследване: рецидиви, лечение след прекъсване, неуспех от лечението в І категория или наличие на лекарствена резистентност (DR TB) и/или данни за лекарствена чувствителност и наличност на режими за категория ІV;
3. ІІІ категория – новооткрити пациенти с белодробна туберкулоза с отрицателно микроскопско изследване (без тези, включени в категория І) и новооткрити пациенти с по-леки форми на извънбелодробна туберкулоза;
4. IV категория – хронични случаи (все още директно положителни след наблюдавано повторно лечение); случаи, доказани или подозрителни за лекарствена резистентност.
(3) Мониторингът на лечението при пациенти с чувствителна форма на туберкулоза се провежда, както следва:
1. при пациенти с белодробна туберкулоза от диагностична категория I – чрез провеждане на микробиологично изследване на храчка в края на втория, петия и последния месец от лечението; при останалите групи от категорията се мониторира клиничното състояние;
2. при пациенти от диагностична категория II – чрез:
а) провеждане на микробиологично изследване на храчка в края на третия месец на интензивната фаза на лечението;
б) провеждане на микробиологично изследване на храчка на втория месец от продължителната фаза на лечението и в края на лечението;
в) повторно изследване на храчка на четвъртия месец – при положителен резултат от микробиологично изследване на храчка в края на третия месец от лечението;
г) изпращане на материал за тест за лекарствена чувствителност – при положителен резултат от микробиологично изследване на храчка в края на четвъртия месец от лечението;
д) включване в стандартен режим за лечение на диагностична категория IV (хронични случаи) – при положителни резултати от микробиологично изследване в края на петия месец от лечението;
3. при пациенти от диагностична категория III – чрез:
а) клинично наблюдение и по преценка – рентгенологичен мониторинг – в случаите на белодробна туберкулоза с отрицателен резултат от микробиологично изследване на храчка;
б) провеждане на микробиологично изследване на храчка в края на втория месец от лечението;
в) наблюдение от специалист в зависимост от локализацията на процеса – в случаите на извънбелодробна туберкулоза.
(4) Мониторингът при пациенти с резистентна форма на туберкулоза от диагностична категория IV се извършва чрез провеждане на микробиологично изследване на храчка ежемесечно до края на лечението.
(5) Конверсията с формите на туберкулоза по ал. 3 и 4 се определя, когато има два последователни отрицателни резултата от микробиологично изследване на храчка.
(6) При пациенти с форма на туберкулоза по ал. 3 и 4, които остават положителни повече от 3 месеца, се провежда тест за лекарствена чувствителност.
Чл. 17. Мониторинг на лечението при пациенти с резистентна форма на туберкулоза се осъществява от експертна комисия за мониторинг и лечение на резистентна туберкулоза в лечебните заведения по чл. 3, ал. 1, определени да лекуват тези форми на туберкулоза.
Глава пета
ПРОФИЛАКТИКА НА ТУБЕРКУЛОЗАТА
Чл. 18. (1) На профилактика подлежат контактните на туберкулоза лица.
(2) Определянето на контактните на туберкулоза лица се извършва от регионалните здравни инспекции съгласно приложение № 1.
Чл. 19. (1) Всички лица, които са били в контакт с болен от туберкулоза, подлежат на оценка на риска от инфекция.
(2) Оценката на риска от инфекция при контактните се извършва от лекар от лечебно заведение по чл. 3, ал. 1 въз основа на следните критерии:
1. форма на туберкулозата при болния – източника на инфекция – с положителен (с бацилоотделяне) или с отрицателен резултат от микробиологично изследване на храчка;
2. контакт с пациент с туберкулоза на белите дробове, ларинкс и/или трахея; с кашлица; с положителен резултат от директна микроскопия; с наличие на каверна/и и при неспазване на правилна хигиена на кашляне;
3. вид на контакта с болен от туберкулоза;
4. близост и времетраене на контакта с болен от туберкулоза;
5. липса на вентилация, неадекватно почистване и дезинфекция на помещения и апаратура;
6. липса на лични средства за предпазване от въздушно-капковия път на предаване на инфекцията.
(3) След извършената оценка по ал. 2 и определен висок риск от инфекция се провеждат наблюдение, преглед, изследвания и химиопрофилактика.
(4) Наблюдение се провежда за период от 6 месеца.
(5) Изследванията на контактните лица включват:
1. туберкулинов кожен тест на Манту, и/или
2. рентгенография на гръден кош, и/или
3. микробиологично изследване на храчка за туберкулоза.
(6) На химиопрофилактика подлежат контактни на туберкулоза лица с определен висок риск от инфекция по ал. 3 за период от 6 месеца.
(7) Дейностите спрямо контактните на туберкулоза лица се провеждат от специалисти по пневмология и фтизиатрия от лечебните заведения по чл. 3, ал. 1.
Чл. 20. Поведението при лицата, контактни на доказани пациенти с туберкулоза, лишени от свобода, е определено в Наредба № 2 от 2010 г. за условията и реда за медицинското обслужване в местата за лишаване от свобода (ДВ, бр. 31 от 2010 г.) и в Методичното указание за контрол на туберкулозата в местата за лишаване от свобода, утвърдено със Заповед № РД 09-677 от 8.12.2009 г. на министъра на здравеопазването.
Чл. 21. Регионалните здравни инспекции:
1. извършват епидемиологично проучване на всеки случай на туберкулоза и определят контактните лица;
2. съдействат на лечебните заведения по чл. 3, ал. 1 за обхващането на контактните на туберкулоза лица с необходимите прегледи, изследвания и химиопрофилактика;
3. разпореждат противоепидемични мерки спрямо заболелия и контактните в детски и учебни заведения и контролират изпълнението им.
Чл. 22. Съобщаването на случаите на туберкулоза се извършва съгласно Наредба № 21 от 2005 г. за реда за регистрация, съобщаване и отчет на заразните болести.
Глава шеста
КОНТРОЛ НА ТУБЕРКУЛОЗАТА В ЛЕЧЕБНИТЕ ЗАВЕДЕНИЯ ЗА ЛЕЧЕНИЕ НА ТУБЕРКУЛОЗА
Чл. 23. (1) Лечебните заведения за диагностика и лечение на туберкулоза и организацията на дейността по контрол на туберкулозата се определят със заповед на министъра на здравеопазването.
(2) Всяко лечебно заведение по ал. 1 определя координатор, който да организира дейностите по профилактика и контрол на туберкулоза в лечебното заведение.
(3) Всяко лечебно заведение по ал. 1 определя медицинския екип за изпълнение на дейностите по профилактика на туберкулоза в лечебното заведение.
Чл. 24. Всяко лечебно заведение за диагностика и лечение на туберкулоза разработва Програма за контрол на туберкулозата като част от Програмата за контрол на вътреболничните инфекции (ВБИ) съгласно Наредба № 3 от 2013 г. за утвърждаването на медицински стандарт по превенция и контрол на вътреболничните инфекции.
Чл. 25. Контролът по отношение на болен от туберкулоза се извършва съгласно приложение № 2.
Чл. 26. (1) За оценка на риска от заразяване и свързани с медицинското обслужване туберкулозни инфекции по реда на Наредба № 3 от 2013 г. за утвърждаването на медицински стандарт по превенция и контрол на вътреболничните инфекции, при необходимост, се извършва първичен медицински скрининг чрез попълване на анкета, медицински преглед, клинични изследвания и имунологично изследване.
(2) В зависимост от оценката на риска на 6 – 12 месеца се провежда периодичен медицински скрининг чрез попълване на анкета, медицински преглед, клинични изследвания и по преценка – кожен туберкулинов тест на Манту или гама-интерферонов тест (IGRA).
(3) На медицинския персонал, показал положителни резултати от проведен скрининг за туберкулозна инфекция, се провежда рентгенография на гръден кош, за да се изключи вероятността от туберкулозно заболяване, а при продуктивна кашлица – и микробиологично изследване на храчка.
(4) Медицински персонал с белодробна туберкулоза или секретираща туберкулозна лезия на кожата представлява епидемиологична опасност за пациентите, останалите медицински специалисти и други лица и трябва да бъде изведен от работното място до поява на документирани резултати, че е незаразен.
(5) Медицинският персонал с извънбелодробна туберкулоза не следва да се отстранява от работното място. Необходимо е изключване на едновременно протичаща белодробна туберкулоза.
(6) При диагностицирано туберкулозно заболяване на медицински персонал се разрешава завръщането му на работното място при наличие на:
1. три отрицателни резултата от микроскопско изследване за киселиноустойчиви бактерии (КУБ) от храчки, взети в три последователни дни, като поне единият материал е взет рано сутринта;
2. излекуване или завършване на лечението за туберкулоза и заключение от специалист по пневмология и фтизиатрия, че не представлява епидемиологична опасност.
(7) Медицински персонал, който провежда лечение за латентна туберкулозна инфекция, може незабавно да се върне на работа.
(8) Медицински персонал с латентна туберкулозна инфекция, който не може да завърши пълен курс на лечение за латентна туберкулозна инфекция, не трябва да се отстранява от работното място. Необходима е повторна консултация относно риска от развиване на активна туберкулоза и инструктиране за незабавно обръщане към специалист при развитие на признаци или симптоми за туберкулозно заболяване.
(9) При необходимост от системен проследяващ скрининг (ако лечебното заведение е класифицирано като такова със средно ниво на риск) на тези медицински специалисти е необходимо провеждане на ежегоден скрининг за наличие на симптоми и отново да се предложи лечение за латентна туберкулозна инфекция. Медицински персонал с признаци или симптоми на туберкулозно заболяване трябва да бъде пренасочен за по-нататъшна медицинска оценка.
ЗАКЛЮЧИТЕЛНИ РАЗПОРЕДБИ
§ 1. Наредбата се издава на основание чл. 60, ал. 5 във връзка с чл. 87, ал. 3 от Закона за здравето и отменя Наредба № 7 от 2019 г. за условията и реда за провеждане на диагностика, профилактика и контрол на туберкулозата (обн., ДВ, бр. 65 от 2019 г.; изм. и доп., бр. 27 от 2023 г.).
§ 2. В Наредба № 21 от 2005 г. за реда за регистрация, съобщаване и отчет на заразните болести (обн., ДВ, бр. 62 от 2005 г.; изм. и доп., бр. 52 от 2011 г., бр. 56 от 2014 г., бр. 5 от 2019 г. и бр. 33, 40 и 55 от 2022 г.) се правят следните допълнения:
1. В чл. 5, ал. 6 се създават т. 1 – 3:
„1. лечебните заведения по ал. 3 изпращат в съответната регионална здравна инспекция информация за първото полугодие на настоящата година в срок до 15 август, а за цялата година – в срок до 1 март на следващата година, съгласно приложение № 5а;
2. регионалните здравни инспекции изпращат информацията по чл. 5, ал. 6, т. 1 в Министерството на здравеопазването и в Националния център по заразни и паразитни болести в срок до 30 август за първото полугодие и в срок до 15 март на настоящата година за предходната година;
3. Националната референтна лаборатория по туберкулоза регистрира всички потвърдени форми на резистентност, вкл. с мултирезистентна (MDR-TB), рифампицин резистентна (RR-TB) и екстензивнорезистентна (XDR-TB) туберкулоза в лабораторен журнал и изпраща информация до съответното лечебно заведение.“
2. Създава се приложение № 5а към чл. 5, ал. 6, т. 1:
„Приложение № 5а към чл. 5, ал. 6, т. 1
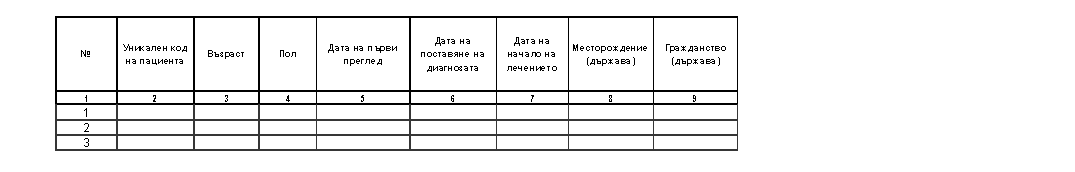
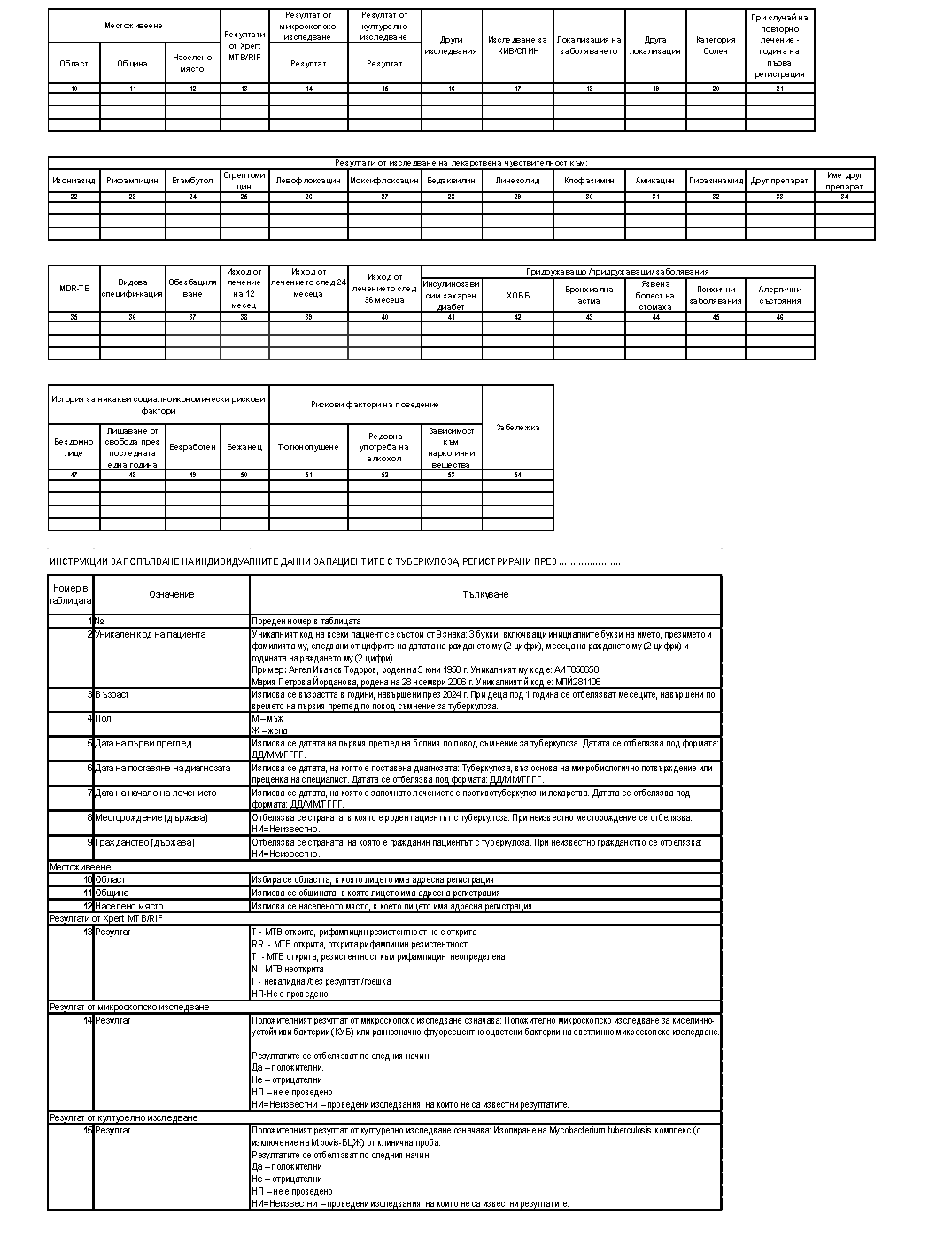
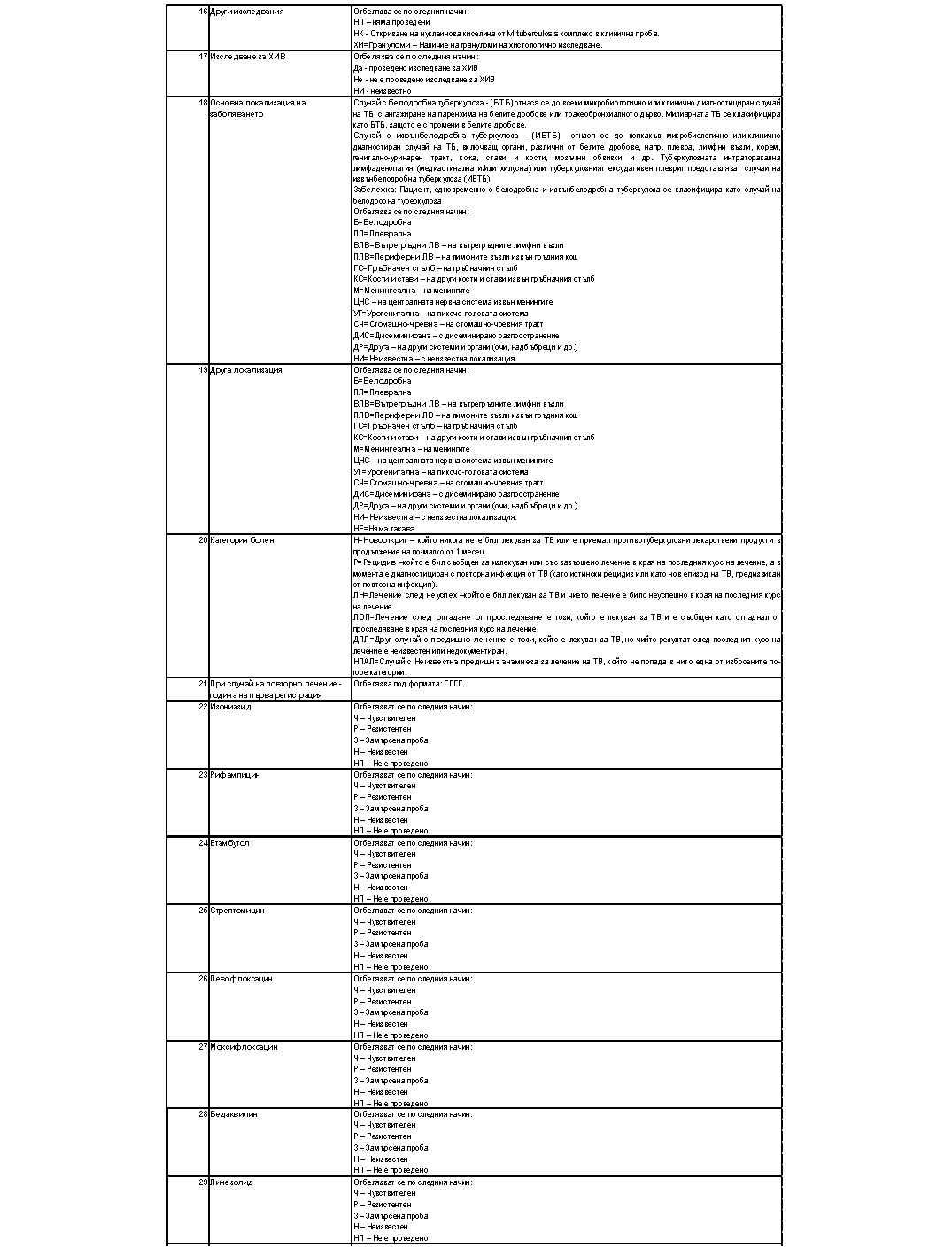
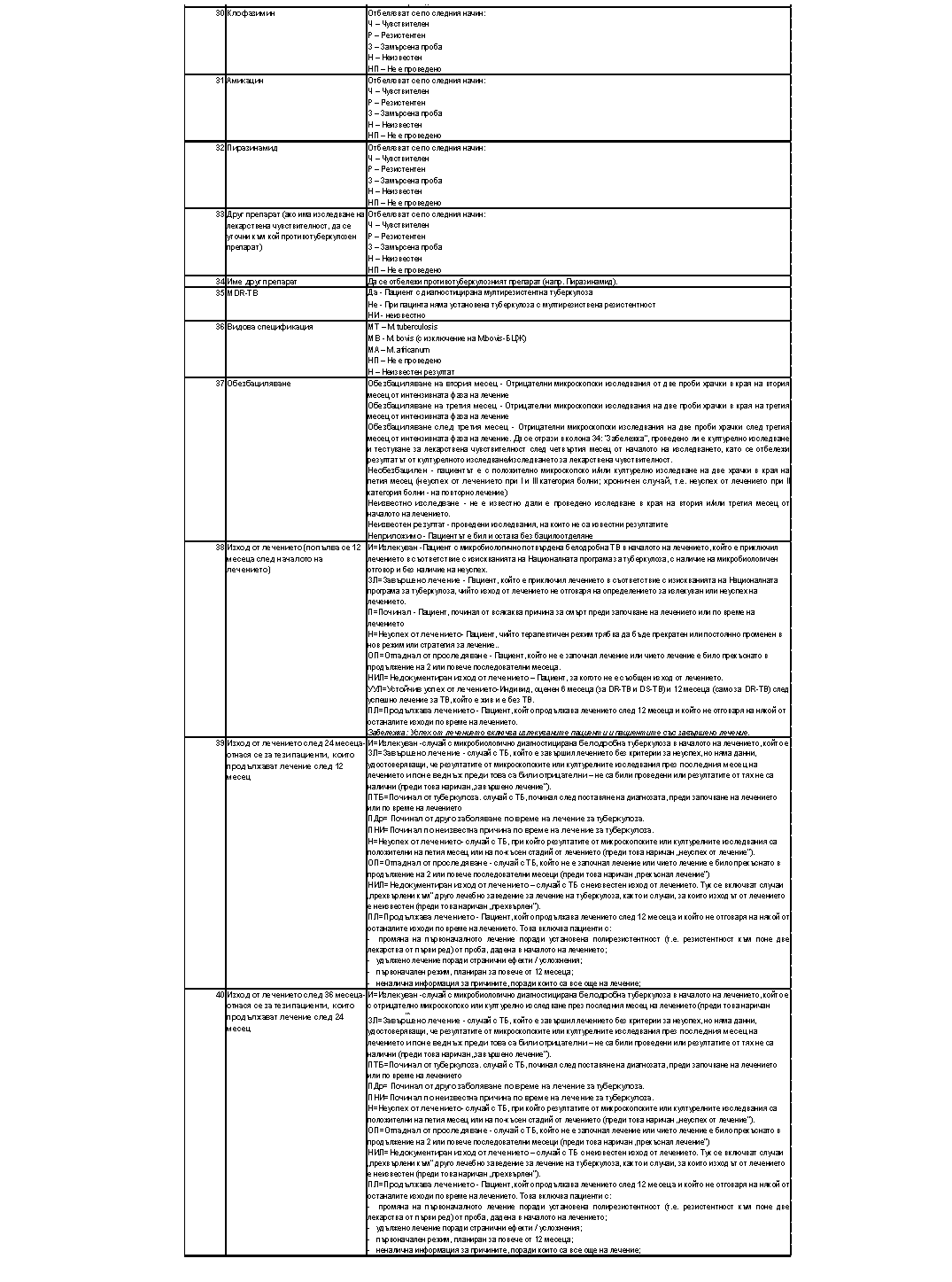
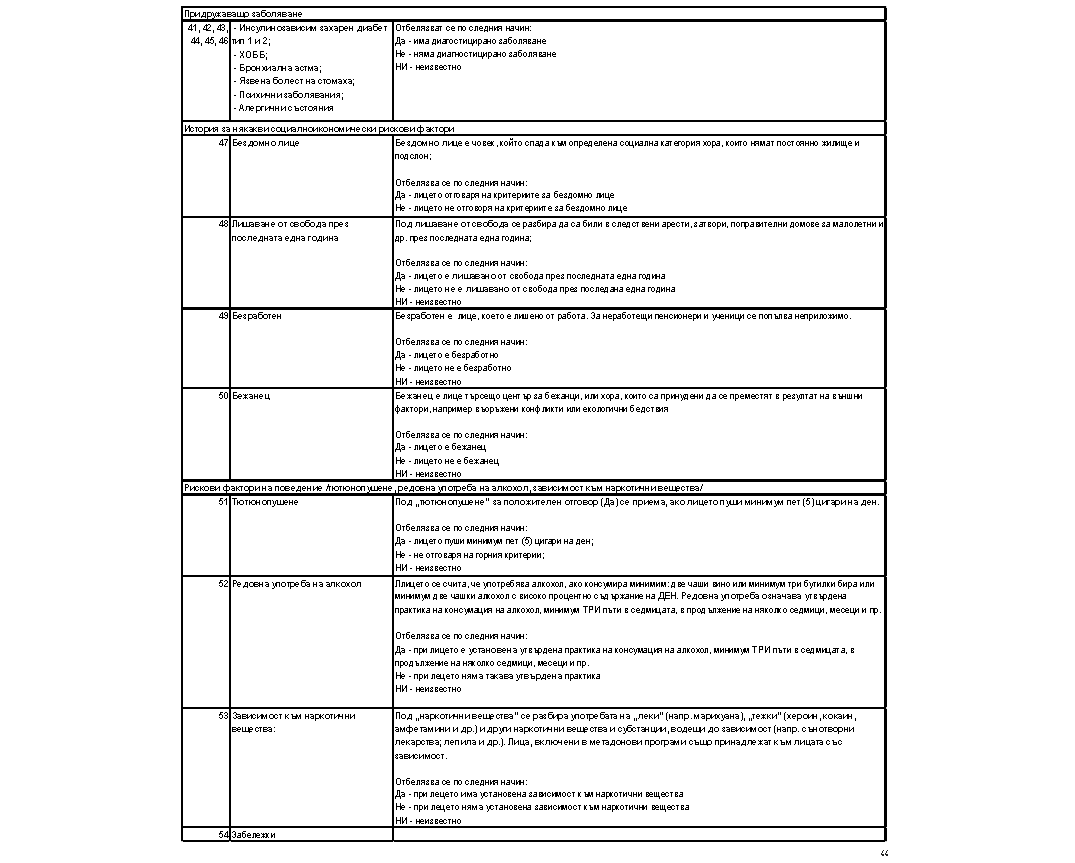
Министър: Силви Кирилов
Приложение № 1 към чл. 18, ал. 2
Кръгове на контактните на туберкулоза лица
I. Първи кръг контактни – лица, които живеят и/или работят в близък контакт с болния от туберкулоза и са в контакт повече от 8 часа дневно:
1. лица от семейството, с които болният живее съвместно;
2. лица от работното място;
3. лица от детски и учебни заведения, които са в близък контакт;
4. лица от обкръжението в местата за лишаване от свобода;
5. лица от психиатрични заведения, социални заведения, места за бежанци, бездомни и др.
II. Втори кръг контактни – лица, с които болният е във временен, по-кратък, но ежедневен контакт в затворени помещения: на работното място, детски заведения, училища, университети, колежи и други колективи.
III. Трети кръг контактни – случайни контакти, краткотрайни през годината: редки срещи с членове от семейството или други срещи.
IV. Четвърти кръг контактни – останалите контактни, които не принадлежат към предходните три кръга, но дават информация за случаен контакт с болен от туберкулоза: в заведения за обществено хранене, в обществения транспорт и т.н.
Приложение № 2 към чл. 25
Мерки за контрол на туберкулоза в лечебно заведение за болнична помощ
I. При лечение на пациент с туберкулоза в лечебно заведение за болнична помощ:
1. Задължително се изолира в обособена за целта стая, при възможност с отрицателно налягане, като не се допуска контактът му с пациенти с други заболявания.
2. Медицински и немедицински персонал, ангажиран с обслужване на пациент с предполагаема или потвърдена туберкулозна инфекция, трябва да е минимален и да носи задължително респираторни маски за еднократна употреба (FFP2 или FFP3).
3. При необходимост от интензивни грижи се осигурява индивидуална стая.
4. При пациент на интензивни грижи с фебрилитет и кашлица или респираторни симптоми туберкулозата да се включи в диференциално-диагностичния план. Да се извърши своевременен преглед, диагностициране и лечение, като се осигури вентилация в стаите за интензивни грижи.
5. Оперативно лечение се извършва при стриктно спазване на противоепидемичния режим, за да се намали до минимум замърсяването на хирургичното поле.
6. Следоперативно възстановяване се осъществява в изолационна стая. Ако няма възможност за изолация, могат да се използват механизми за обеззаразяване на въздуха (HEPA филтриране и УВ лампи).
7. Индуцирането на бронхиален секрет се извършва при наличие на смукателна вентилация (например малки стаи със специална вентилация) или като алтернатива в стая, която отговаря на изискванията за изолационна стая.
8. Провеждането на индукция на бронхиален секрет или инхалационна терапия се извършва, когато няма други пациенти.
9. При необходимост от провеждане на бронхоскопия, ако клиничното състояние на пациента позволява, тя се провежда след получаване на отрицателен резултат от микробиологично изследване на храчка (микроскопско и културелно). След провеждането на манипулацията пациентът се задържа в стаята за бронхоскопия до утихване на индуцираната кашлица.
10. След всяка процедура за деня задължително се извършват необходимите противоепидемични и дезинфекционни мероприятия при спазване на времето за експозиция.
11. При напускане на стаята за медицински изследвания или диагностичен преглед задължително се носи медицинска маска за еднократна употреба, осигурена от ЛЗ, като се определя маршрут за придвижване.
12. За разходка на чист въздух се използва обособена част на открито, която е отделена за пациенти с предполагаема или потвърдена туберкулоза.
13. Посещенията по време на часовете за свиждане се провеждат в определени за това зони на открито. Ако това не е възможно, посетители трябва да бъдат допускани само в добре вентилирани части в рамките на лечебното заведение, като ползват респираторни маски за еднократна употреба (FFP2 или FFP3), и пациентите са с медицинска маска.
14. Посетителите трябва да бъдат инструктирани от дежурната медицинска сестра за всички необходими противоепидемични мерки: необходимост от поставяне на респираторни маски за еднократна употреба (FFP2 или FFP3), начин на употреба, третиране на употребената маска като опасен болничен отпадък и извършване на хигиена на ръцете с биоцид преди и след напускане на помещението.
15. Не се разрешават свиждания, когато пациентът е с резистентна форма на туберкулоза.
16. Не се разрешава достъпът на деца до отделения/сектори, в които има пациенти с потвърдена резистентна форма на туберкулоза.
II. При провеждане на аутопсия на пациент с туберкулоза:
1. Стаите за аутопсия са снабдени с подходяща вентилация с HEPA филтри. Препоръчително е да се осигурят и УВ лампи.
2. Персоналът, присъстващ на мястото, където се извършва аутопсия на пациенти със съмнително или с доказано туберкулозно заболяване, носи респираторни маски за еднократна употреба (FFP2 или FFP3).
3. След извършването на аутопсия се извършва дезинфекция с биоциди с туберкулоцидно действие, разрешени за пускане на пазара от министъра на здравеопазването или упълномощено от него длъжностно лице по реда на глава четвърта от Закона за защита от вредното въздействие на химичните вещества и смеси или по реда на Регламент (ЕС) № 528/2012 на Европейския парламент и на Съвета от 22 май 2012 г. относно предоставянето на пазара и употребата на биоциди (ОВ, L 167 от 27.06.2012 г.), при спазване на условията на издаденото разрешение и на изискванията, посочени на етикета и в информационния лист за безопасност, преди да се пристъпи към извършването на друга процедура в същото помещение.
19