МИНИСТЕРСТВО НА ЗДРАВЕОПАЗВАНЕТО
ДВУГОДИШНО СПОРАЗУМЕНИЕ
за сътрудничество между Министерството на здравеопазването на Република България и Регионалния офис
за Европа на Световната здравна организация (СЗО) за 2024 – 2025 г.
(Одобрено с Решение № 313 от 30 април 2024 г. на Министерския съвет.
В сила от датата на подписването му – 1 юни 2024 г.)
|
Подписано от:
За Министерството на здравеопазването:
Д-р Галя Кондева,
министър
|
За Световната здравна организация:
Д-р Ханс Хенри П. Клуге,
регионален директор за Европа
|
|
Дата: 14.05.2024 г.
|
Дата: 1.06.2024 г.
|
ВЪВЕДЕНИЕ
Настоящото Двугодишно споразумение за сътрудничество (ДСС) между Регионалния офис за Европа на Световната здравна организация (СЗО) (СЗО/Европа) и Министерството на здравеопазването на Република България от името на нейното правителство за двугодишния период 2024 – 2025 г. представлява практическа рамка за сътрудничество, договорена чрез процес на последователни консултации между националните здравни власти и СЗО/Европа от името на СЗО. Общата цел е да се постигнат целите на Тринадесетата обща работна програма на СЗО, 2019 – 2025 г. (ОРП 13), Европейската работна програма, 2020 – 2025 г. – „Обединени действия за по-добро здраве в Европа“ (ЕРП) и националните здравни политики на България.
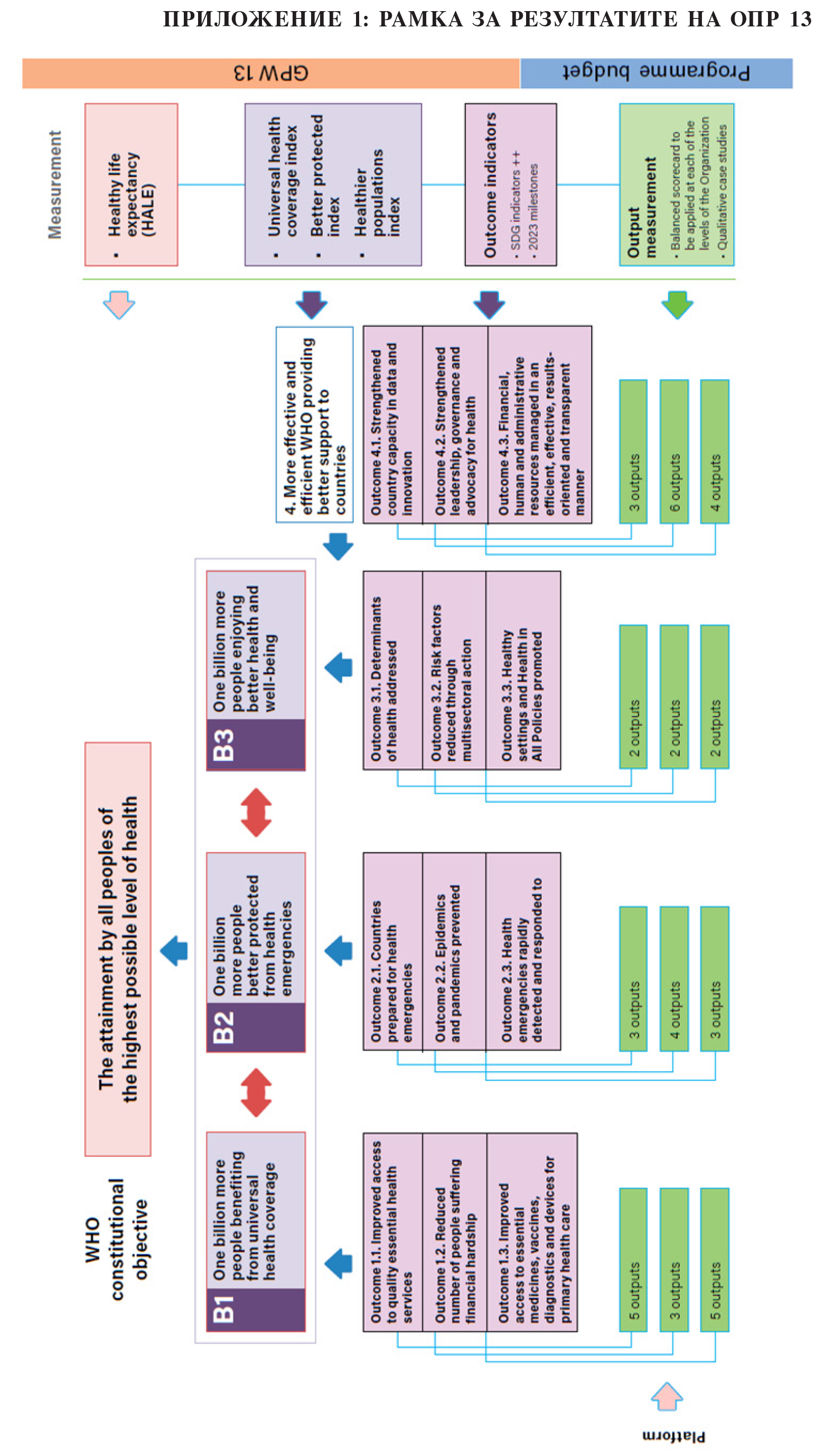
ОРП 13 предоставя стратегическа визия на високо равнище за работата на СЗО и нейните държави членки, както и обща насока за настоящия седемгодишен период, който започна през януари 2019 г. Програмният бюджет на СЗО за 2024 – 2025 г., одобрен от Седемдесет и шестата световна здравна асамблея, има за цел да превърне визията на ОРП 13 в реалност, като осигури положително въздействие върху здравето на хората на национално равнище. Рамката за резултатите от ОРП 13 (вж. приложение 1) показва как нейните вложения и резултати се отразяват и са от решаващо значение за постигането на тройните милиардни цели на ОРП 13 (показани в приложение 1) и за постигане на максимално въздействие върху живота на хората на национално равнище.
ДСС, основано на ОРП 13 и Дневния ред за устойчиво развитие до 2030 г., изпълнява концепциите, принципите и ценностите, залегнали в основата на EPW, която беше приета от Регионалния комитет на СЗО за Европа на неговата 70-а сесия през 2020 г. По този начин, в съответствие с ЕРП, ДСС има за цел да подкрепи България в насърчаването на всеобщия достъп до качествени грижи без страх от финансови затруднения, предлагайки ефективна защита срещу спешни здравни ситуации и изграждайки здрави общности, в които действията в областта на общественото здраве и подходящите публични политики осигуряват по-добър живот в икономика на благосъстоянието.
Описание на ДСС
Чрез консултативен процес СЗО и България се споразумяха за широкото приоритизиране на областите за сътрудничество. Тези области бяха преразгледани и уточнени при изготвянето на настоящия документ, който съдържа допълнителни подробности за програмата за сътрудничество, включително приоритетните резултати, предложените крайни продукти и резултати от продукти и услуги.
Постигането на приоритетните резултати, определени в настоящото ДСС, е отговорност както на Секретариата на СЗО, така и на България.
ДСС ще бъде изпълнявано чрез оптимални начини на предоставяне, вариращи от специфични за всяка страна (за резултати, които са много специфични за нуждите и обстоятелствата в отделните страни) до междудържавни (за удовлетворяване на общите нужди на страните, като се използват подходи в целия Европейски регион на СЗО) и многонационални (за субрегионални нужди).
Условия за сътрудничество
По време на двугодишния период програмата за сътрудничество може да бъде преразгледана или коригирана по взаимно съгласие, когато преобладаващите обстоятелства показват необходимост от промяна.
Бюджетните резултати на двугодишната програма за 2024 – 2025 г. могат да бъдат изменяни по взаимно съгласие в писмена форма между СЗО/Европа и правителството на България, например в резултат на промени в здравната ситуация в страната, промени в капацитета на страната за изпълнение на договорените дейности, специфични нужди, възникнали през двугодишния период, промени в капацитета на СЗО/Европа за осигуряване на договорените резултати или промени във финансирането. Всяка от страните може да инициира изменения.
Министерството на здравеопазването ще определи национални координатори зa работа/сътрудничество със СЗО и национални технически координатори. Националните координатори ще отговарят за цялостната координация на изпълнението на ДСС от името на Министерството на здравеопазването и ще поддържат редовна връзка с всички национални технически координатори. Представителят на СЗО, ръководителят на националния офис на СЗО в България, ще отговаря за изпълнението на ДСС от името на СЗО в тясна координация със СЗО/Европа и под надзора на СЗО и ще координира всяка необходима подкрепа от централата на СЗО.
Изпълнението ще започне в началото на двугодишния период 2024 – 2025 г.
СЗО ще разпредели базов бюджет за двугодишния период като индикативна оценка на разходите за изпълнение на планираната работа. Доколкото е възможно, това разпределение на бюджета ще обхване общите разходи за изпълнение на ДСС, независимо от това кое ниво на СЗО ще извършва работата, като този бюджет може да бъде ревизиран в посока неговото увеличение, ако СЗО получи повече доброволни вноски за изпълнение на по-широк кръг от дейности, договорени с България. Финансирането ще дойде както от корпоративните ресурси на СЗО, така и от други ресурси, мобилизирани чрез СЗО. Тези средства няма да се използват за субсидиране или запълване на финансови пропуски в редовните операции и предоставянето на услуги в здравния сектор, за допълване на заплати или за закупуване на консумативи. Дейностите и закупуването на консумативи и дарения като част от операции за реагиране при кризи или демонстрационни проекти ще продължат да се финансират чрез допълнителни механизми в съответствие с правилата и разпоредбите на СЗО.
Разходите за персонала на СЗО, базиран в централата на СЗО, СЗО/Европа и офиса на страната в България, не са отразени в посочения бюджет.
Стойността на приноса от правителството, различен от този, който се предоставя чрез Секретариата на СЗО, също не е включена в ДСС или в посочения бюджет.
Това ДСС е отворено за по-нататъшно развитие и принос от други източници, за да се допълни съществуващата програма или да се въведат дейности, които не са включени на този етап.
Настоящото Споразумение за сътрудничество влиза в сила от датата на подписването му.
ЧАСТ 1. СТРАТЕГИЧЕСКИ ПОГЛЕД ВЪРХУ ПРИОРИТЕТИТЕ ЗА СЪТРУДНИЧЕСТВО
1.1. Анализ на здравната ситуация
България е европейска държава в източната част на Балканския полуостров с население от 6 447 710 млн. жители по данни на националната статистика към 31.12.2022 г.1. Страната е парламентарна република с многопартийна система и демократични избори. България преживява сериозна демографска криза, подхранвана от отрицателния прираст на населението и отрицателната нетна международна миграция, което води до стабилно и непрекъснато намаляване на населението и намаляване на броя на населението в трудоспособна възраст. През последното десетилетие се наблюдават значителни промени във възрастовата структура на населението, като делът на населението до 15-годишна възраст се увеличава незначително, а делът на населението над 65-годишна възраст се увеличава – общ проблем за други държави – членки на Европейския съюз (ЕС). България има застаряващо население, подобно на други държави – членки на ЕС2.
България стана член на ЕС през 2007 г. и това даде силен тласък на развитието на страната. Макроикономическият профил на България е много стабилен с непрекъснат растеж на брутния вътрешен продукт (БВП) от +3,2 %, прогнозиран от Международния валутен фонд (МВФ3) през 2024 г., ниско равнище на безработица (4,4 % през 2022 г. според Световната банка4), нива на инфлация, които получиха значително отражение от пандемията COVID-19 и войната в Украйна (15,3 % през 2022 г.5), но които се стабилизират6 (8,5 % през 2023 г. и прогнозирани 3 % през 2024 г.). България също така има силна фискална дисциплина с нисък дефицит от 2,9 %7, под средния за държавите – членки на ЕС, и втория най-нисък дълг в целия ЕС – 22,6 % през 2022 г.8.
Независимо от тази стабилна и силна макроикономическа картина България е изправена пред сериозни икономически и социални предизвикателства, които оказват сериозно влияние върху здравната система:
– Въпреки значителните подобрения на здравната система през последното десетилетие, въздействието на постоянно високите рискови фактори9, високите директни плащания10, много високата степен на болнично обслужване и ниската степен на обслужване в общността и амбулаторно обслужване11, както и застаряващата и намаляващата работна сила в здравеопазването12, затрудняват функционирането на системата и рискуват да поставят все по-сложни предизвикателства пред националните власти, ако не им се противодейства.
– Пандемията COVID-19 временно обърна тенденцията за напредък по отношение на продължителността на живота сред българите, за които средната продължителност на живота вече беше най-ниската в ЕС през 2019 г. и която остава най-ниска и досега: всички региони на ЕС с най-ниска продължителност на живота при раждане са в България: Северозападният (69,7), Северен централен (70,4), Югоизточен (71,0) и Североизточен (71,2)13, а другите два региона на България (Югозападен и Южен централен) ги следват плътно на 9-ои 10-омястос най-ниска продължителност на живота в целия ЕС14. Пандемията COVID-19 и внезапният приток на украински бежанци, който се прибави към вече съществуващия приток на афганистански и сирийски бежанци, преминаващи в ЕС от Турция, също подчертаха необходимостта от допълнителни инвестиции в здравния сектор, включително по-добра готовност за бъдещи сътресения в здравната система.
– Резултатите в областите, които пряко спасяват живота, като например спешната медицинска помощ (в страна с множество труднодостъпни планински райони), лечението на инсулти или онкологични заболявания, както и в областите, които подобряват живота, като например психичното здраве, рехабилитационните грижи и дългосрочните грижи, страдат както от ниско ниво на ефективност на превенцията и профилактиката, така и от системи за спешна и планова помощ, които биха могли да бъдат допълнително оптимизирани.
България е приела цялостна стратегическа рамка с Националната програма за развитие България 2030 като част от стратегията си за постигане на Целите за устойчиво развитие (ЦУР). Националната програма за развитие България 203015, приета с Протокол № 67 на Министерския съвет от 2 декември 2020 г., е стратегическа рамка от най-висок ранг в йерархията на националните програмни документи. Документът се основава на Визията, целите и приоритетите на Националната програма за развитие България 203016, одобрена с Решение № 33 на Министерския съвет от 20 януари 2020 г. Определени са три стратегически цели – ускорено икономическо развитие, демографски подем и намаляване на неравенствата. Изпълнението им е предвидено чрез целенасочени политики и интервенции, групирани в пет взаимносвързани и интегрирани оси на развитие и 13 определени национални приоритета. Националната програма за развитие България 2030 се състои от подробни стратегии за приоритетите, индикативна финансова рамка, предварителна оценка на въздействието, както и механизъм за наблюдение на изпълнението. Приоритет 12 „Здравеопазване и спорт“ е посветен на подобряване на здравните характеристики на населението и подобряване на човешкия капитал на страната. Политическият фокус е насочен към осигуряване на равен достъп до качествени здравни услуги за всички. Постигането на целите ще изиграе ключова роля за постигането на цел 3 „Осигуряване на здравословен живот и насърчаване на благосъстоянието за всички във всички възрасти“ от Целите за устойчиво развитие на ООН.
Правителството е предприело стъпки за мобилизиране на многосекторни или общоправителствени действия в областта на здравеопазването и Министерството на здравеопазването (МЗ) е финализирало Националната здравна стратегия до 2030 г.17, както и редица конкретни стратегически програми за реформи в здравния сектор, като например Националната стратегия за психично здраве на гражданите на Република България 2021 – 2030 г. и Националната стратегия за детско и юношеско здраве и педиатрична грижа 203018. МЗ взаимодейства с всички министерства при разработването и изпълнението на стратегии и програми. Съществуват постоянни органи за сътрудничество, като национални съвети, междуведомствени съвети, консултативни съвети, експертни групи и работни групи.
Основните междуправителствени партньори, които подкрепят развитието на здравната система, освен СЗО, са Европейската комисия (ЕК), Световната банка (СБ), Европейската инвестиционна банка (ЕИБ) и Детският фонд на ООН (УНИЦЕФ). Други агенции на ООН с постоянно присъствие в България са Международната организация по миграция (МОМ), Международният валутен фонд (МВФ) и Върховният комисариат на ООН за бежанците (ВКБООН). Движението на Червения кръст е много активно в България чрез добре развито национално дружество на Червения кръст, което управлява широко портфолио от здравни услуги, включително първа помощ и планинско спасяване. Гражданското общество в България е много активно и ангажирано, а широка мрежа от асоциации и неправителствени организации присъства и е ангажирана със здравни програми и активни програми за застъпничество по здравни теми.
___________________
1 https://www.nsi.bg/en/content/2975/population-districts-municipalities-place-residence-and-sex
2 https://ec.europa.eu/eurostat/statistics-explained/index.php?title=Population_structure_and_ageing
3 България и МВФ
4 България | Данни (worldbank.org)
5 България | Данни (worldbank.org)
6 България и МВФ
7 Статистика | Евростат (europa.eu)
8 Статистика на държавните финанси – Обяснена статистика (europa.eu)
9 c1a721b0-en.pdf (oecd – ilibrary.org)
10 Високите плащания от джоба за здравеопазване в България подкопават напредъка към универсално здравно покритие (who.int)
11 https://www.oecd.org/publications/bulgaria-country-health-profile-2021-c1a721b0-en.htm
12 https://www.statista.com/statistics/892784/population-per-healthcare-personnel-bulgaria/ /https://www.oecd.org/publications/bulgaria-country-health-profile-2021-c1a721b0-en.htm / https://www.euractiv.com/section/health-consumers/news/bulgarian-healthcare-suffers-from-severe-dysfunction-lack-of-staff/
13 Очакваната продължителност на живота при раждане ще намалее до 80,1 години през 2021 г. – Продукти Евростат Новини – Евростат (europa.eu)
14 Очакваната продължителност на живота при раждане ще намалее до 80,1 години през 2021 г. – Продукти Евростат Новини – Евростат (europa.eu)
15 https://www.minfin.bg/upload/46720/National%2BDevelopment%2BProgramme%2BBULGARIA%2B2030.pdf
16 https://www.minfin.bg/upload/43546/Bulgaria+2030_EN.pdf
17 https://www.bta.bg/en/news/bulgaria/530602-national-health-strategy-until-2030-focused-on-prevention-diagnosis-and-compreh
18 https://www.mh.government.bg/bg/politiki/strategii-i-kontseptsii/strategii/nacionalna-strategiya-za-detsko-i-yunoshesko-zdrave-i-pediatrich/
1.2. Стратегически приоритети и ключови интервенции
Към реализиране на националните цели за здраве и развитие в България СЗО може да подкрепи конкретни дейности, които биха могли да допринесат за трансформиране на психично-здравните услуги и финансирането на здравеопазването.
А. Насърчаване на универсалното здравно покритие през целия живот
i) Разширяване на амбулаторните грижи и услугите за първично здравеопазване
Процентът на хоспитализациите в България е висок и отчасти се дължи на слабото развитие и недостатъчно финансиране както на превантивните здравни услуги, така и на първичната медицинска помощ. През 2021 г. броят на изписаните от болница възлиза на 26 295 на 100 000 души население – повече от средната стойност за ЕС19. Полагат се усилия за развитие на амбулаторните услуги и за укрепване на нивото на първичната медицинска помощ, а голямо политическо и финансово внимание се отделя на развитието на мрежата от общопрактикуващи лекари, които ефективно регулират насочването към услугите за специализирана медицинска помощ.
СЗО ще подкрепи със стратегическа и техническа помощ тези стратегически усилия за оптимизиране на структурата на грижите и за документиране и подобряване на клиничните резултати от реформите.
ii) Имунизация
Имунизационното покритие е над 90 % при всички задължителни имунизации от националния имунизационен календар (ваксина БЦЖ срещу туберкулоза – 96 %, ваксина срещу дифтерия – тетанус – коклюш трета доза – обхват 91 %, ваксина срещу вирусен хепатит тип Б трета доза – 91 %, ваксина срещу Хемофилус инфлуенце тип Б трета доза – 91 %, ваксина срещу полиомиелит трета доза – 91 %, ваксина срещу морбили, паротит, рубеола – първа доза на 13 мес. – 91 %)20. Полагат се насочени усилия за достигане до труднодостъпни групи от населението като например ромските общности чрез здравните медиатори, които са посредници между тези общности и здравните власти. Въпреки това все още има изоставане спрямо препоръчания от СЗО обхват от 95 %, но е налице възходяща тенденция след спада по време на пандемията от COVID-19. В допълнение чрез изпълнението на профилактични програми с публични средства се закупуват и прилагат безплатно препоръчителни ваксини на желаещите лица от целевите групи срещу ротавирусни гастроентерити, човешки папилома вируси и сезонен грип. От 2024 г. е осигурена и безплатна имунизация срещу пневмококи за лица на и над 65 г. по Националната програма за подобряване на ваксинопрофилактиката на сезонния грип и пневмококовите инфекции при лица на и над 65 години, 2023 – 2026 г. Имунизационният обхват срещу грип от 2,4 % през 2018 г. преди влизане в действие на програмата е повишен през 2022 г. на 12,6 %, като се отчита и пандемичната обстановка.
От 2017 г. се изпълнява и Национална програма за профилактика на ротавирусните гастроентерити в Република България 2017 – 2021 г. с продължение 2022 – 2025 г., чиято основна цел е намаляване на заболяемостта и смъртността от ротавирусни гастроентероколити (РГЕ) при децата до 1 г. В резултат на изпълнението на програмата заболяванията от РГЕ са намаляли от 2310 случая през 2017 г. на 112 случая през 2020 г. при постигнат имунизационен обхват при целевата група от 40,4 %, а през 2022 г. – 40 %. През 2012 г. започва изпълнението и на Национална програма за първична профилактика на рака на маточната шийка в Република България с целева група 12 – 13-годишни момичета и постигнат обхват през 2013 г. от 23,83 %, а през 2014 г. – 19,6 %, която независимо от разширяването на целевата група на 10 – 13-годишни момичета и продължаването на програмата до 2024 г. е с намаляващ обхват до 1 % през 2022 г.
СЗО ще подкрепи тази цел, за да разшири обхвата и да достигне до хората, които не желаят или не могат да се ваксинират по различни причини.
iii) Майчино и детско здраве
България все още изостава от средното ниво за ЕС по отношение на детската смъртност на 1000 живородени деца (4,8 за 2022 г.) и която е приблизително 1,5 пъти по-висока от средната за ЕС (3,2) (NCPHA, 2022; OECD/EU, 2021)21. Налице са значителни регионални различия в коефициента на детска смъртност на 1000 живородени деца: вариращ от най-нисък в Кърджали (0,9) и Перник (1,3) до най-висок в Ямбол (11,6) и Добрич (10,2). Като цяло детската смъртност в селските райони (7,4) е почти два пъти по-висока от тази в градските райони (4,0) (НЦОЗА, 2022 г.).
Коефициентът на неонатална смъртност, който е по-чувствителен към качеството на медицинските грижи и е намалял приблизително наполовина от 7,5 през 2000 г. на 2,4 на 1000 живородени през 2022 г., е под средното ниво за ЕС (2,5). Коефициентът на постнеонатална смъртност (от 29-ия до 365-ия ден на 1000 живородени), който отразява до голяма степен социално-икономическите условия, демонстрира още по-впечатляващ спад – от 5,9 на 1000 през 2000 г. до 2,4 на 1000 през 2022 г. (в сравнение със средна стойност за ЕС от 1,2). Подобна е ситуацията и при перинаталната смъртност (сумата от мъртвородените деца плюс смъртните случаи преди шестия ден включително), която намалява от 12,2 през 2000 г. на 7,3 през 2022 г., но е по-висока от средната за ЕС (6,1 през 2015 г. оценка на СЗО). Коефициентът на майчина смъртност на 100 000 живородени деца показва устойчива тенденция към намаляване и през 2021 г. е 5,1.22
СЗО ще продължи да предприема действия за подобряване на достъпа до качествени и интегрирани здравни услуги, които отговарят на специфичните нужди на децата и семействата, и за преодоляване на неравнопоставеността в здравеопазването, като например техническа помощ за разработване на модел и прилагане на услуга за домашни грижи за бременни жени и малки деца (0 – 3 години), разработване на насоки за здравните специалисти, предоставящи домашни грижи (медицински сестри, акушерки), изграждане на капацитет за медицинските специалисти, предоставящи домашни грижи за бебета, деца с увреждания и кърмещи майки. СЗО ще подкрепи и разработването на информационни кампании и насърчаването на съвременни интервенции в ранна детска възраст в партньорство с УНИЦЕФ.
СЗО също така ще разгледа с правителството на България възможностите за адаптиране към българския контекст на Наръчника за първична здравна помощ за деца и юноши за промоция на здравето и превенция на заболяванията.
СЗО ще подкрепи дейности за подобряване на системата за събиране и анализиране на данни за майчиното и детското здраве и превенцията на насилието над деца, както и за използването им за разработване на политики и отчитане на въздействието.
iv) Рехабилитация и дългосрочни грижи
В съответствие с целта на Националната здравна стратегия до 2030 г. и на плана на ЕС за възстановяване и устойчивост на България СЗО ще предостави техническа помощ на България за оптимизиране на системата за рехабилитационни грижи, за модернизиране на дългосрочните грижи и практики и за насърчаване на включването на хората с увреждания в системата на здравеопазването и в по-широк план в обществото. Българското правителство също така ще проучи възможностите за подкрепа на разширяването на техническата помощ на СЗО в тези области.
_______________
19 https://immunizationdata.who.int/pages/profiles/bgr.html
20 https://immunizationdata.who.int/pages/profiles/bgr.html
21 https://eurohealthobservatory.who.int/monitors/health-systems-monitor/countries-hspm/hspm/bulgaria-2021/introduction/health-status/
22 Годишен доклад за състоянието на здравето на гражданите в Република България за 2021 г.pdf (government.bg.)
B. Трансформация на услугите за психично здраве
България все още разчита на традиционните психиатрични услуги и 90 % от бюджета за психично здраве се изразходва за болнично лечение. Психиатричното лечение се извършва в институции, които често са отдалечени на значително разстояние от дома на пациента. Способността на системата за психиатрична помощ да осигури психосоциална рехабилитация е далеч от необходимото за посрещане на установените нужди. Освен това липсва приемственост на грижите и координация между различните специалисти, ангажирани с пациентите, страдащи от тежки психични разстройства. В Стратегията за психично здраве (Решение № 388 на Министерския съвет от 23 април 2021 г.) са предвидени няколко мерки за преодоляване на тези предизвикателства.
СЗО ще окаже техническа подкрепа за укрепването и разширяването на Коалицията за психично здраве; развитието на услуги за психично здраве в общността и основани на доказателства иновативни методи на грижи; осигуряването на взаимносвързаност и координация на структурите за психичноздравни услуги; подобряване на координацията с други здравни и социални програми; анализ на услугите, предлагани на пациенти с деменция, във връзка с доклада на Алцхаймер Европа за превенция на психичните разстройства чрез програми за намаляване на стреса в ежедневието и на работното място; разработване на кампании и действия срещу стигматизацията в обществото за насърчаване на интеграцията на лицата, страдащи от психични разстройства. СЗО също така ще предостави препоръки и практическа подкрепа за развитието на човешките ресурси и повишаване на капацитета и мотивацията на служителите в системата и ще подкрепи създаването на специализирана библиотерапия.
Конкретна инвестиция от Плана за възстановяване и устойчивост на Европейския съюз за България (А46: „Модернизация и развитие на психиатричната помощ в България“) предоставя специални ресурси на МЗ за осъществяване на тази цел и СЗО, когато е уместно и необходимо, ще предоставя техническа помощ на правителството на България в рамките на финансовите лимити по това двугодишно споразумение за сътрудничество.
C. Оптимизиране на финансирането на здравеопазването
Разходите за здравеопазване на глава от населението в България са се удвоили от 2005 г. насам. Въпреки това те остават по-ниски от тези в ЕС и в страните от Западните Балкани както в абсолютно изражение, така и като дял от БВП. Въпреки че са се увеличили, те не са нараснали толкова бързо, колкото директните плащания.
Публичните разходи за финансиране на здравната система представляват 61 % от общите разходи за здравеопазване през 2019 г. Директните плащания (39 %), дължащи се главно на разходите за амбулаторни лекарствени продукти, са били над 2,5 пъти по-високи от средните за ЕС23. Въпреки че националната здравноосигурителна система в България е задължителна и се основава на принципа на универсалност, значителна част от българското население остава неосигурено. Делът на българските граждани, които не са здравноосигурени, е близо 13 % (Министерство на финансите, 2020 г.) от населението.Това представлява над 800 хил. души и води до много високи разходи за здравеопазване, особено сред по-бедните домакинства, възрастните хора и хората, живеещи в селските райони, и почти изцяло се дължат на директните плащания за амбулаторни лекарства24.
СЗО ще продължи да подкрепя със съвети и анализи финансирането на здравеопазването, за да подобри обхвата и финансовата защита на българските граждани за достъп до здравни грижи25.
D. Медицински специалисти в здравеопазването
Макар че общият брой лекари в България (4,6 лекари на 1000 души население през 2022 г.) е над средния за ЕС – 3,926, има недостиг на лекари по отделни специалности и недостиг на общ брой друг персонал (най-ниското съотношение на 1000 души население в ЕС с Гърция, Полша и Хърватия)27, което се отрази значително на обслужването на пациентите по време на пандемията COVID-19. По данни на НСИ в България практикуват 29 599 лекари и 28 827 медицински сестри28, данни, които показват намаление спрямо 2020 г. за медицинските сестри (29 160 медицински сестри29) и леко намаление за лекарите (29 717 лекари30) и които се различават от европейската норма, като обикновено в националните здравни системи има повече медицински сестри, отколкото лекари. С 4,4 медицински сестри на 1000 души население31, заедно с Латвия и Гърция, България е една от страните в ЕС с най-ниска осигуреност с медицински сестри. Няколко фактора допринасят за този недостиг на медицински сестри, включително малкият брой завършили медицински сестри (6,9 на 100 000 души население, вторият най-нисък в ЕС след Румъния32), намаляване на броя на обучени медицински сестри поради емиграция, застаряващата работна сила (средната възраст на медицинските сестри е над 50 години, а 53,6 % от лекарите са над 55 години) и недоволството от заплатите, което води до емиграция или промяна на работата. Емиграцията на млади лекари и медицински сестри и застаряването на всички медицински специалисти – особено изразено при медицинските сестри и общопрактикуващите лекари – е реална заплаха за здравната система.
СЗО ще подкрепи България с технически и стратегически съвети за справяне с това предизвикателство, свързано с работната сила в здравеопазването.
_______________
23 c1a721b0-en.pdf (oecd-ilibrary.org) /https://iris.who.int/bitstream/handle/10665/ 349200/9789289056212-eng.pdf?sequence=3
24 https://iris.who.int/bitstream/handle/ 10665/349200/9789289056212-eng.pdf?sequence=3
25 https://www.who.int/bulgaria/publications/i/item/9789289056212
26 c1a721b0-en.pdf (oecd-ilibrary.org)
27 https://ec.europa.eu/eurostat/statistics-explained/index.php?title=Healthcare_personnel_statistics_-_nursing_and_caring_professionals#Healthcare_personnel_.E2.80.93_nurses
28 https://en.euractiv.eu/wp-content/uploads/sites/2/special-report/Health-workers-intra-EU-migration-causes-headaches-1.pdf
29 https://ec.europa.eu/eurostat/statistics-explained/index.php?title=Healthcare_personnel_statistics_-_nursing_and_caring_professionals#Healthcare_personnel_.E2.80.93_nurses
30 https://www.nsi.bg/sites/default/files/files/data/timeseries/Zdr_2.2.1_MK.xls
31 https://ec.europa.eu/eurostat/statistics-explained/index.php?title=Healthcare_personnel_statistics_-_nursing_and_caring_professionals#Healthcare_personnel_.E2.80.93_nurses
32 https://ec.europa.eu/eurostat/statistics-explained/index.php?title=Healthcare_personnel_statistics_-_nursing_and_caring_professionals#Healthcare_personnel_.E2.80.93_nurses
Е. Готовност за извънредни ситуации и пандемии
България е на второ място в света по смъртност на глава от населението по време на пандемията COVID-19, отстъпвайки само на Перу, въпреки че е на трето място в ЕС по брой на леглата за болнично лечение. СЗО ще положи конкретни усилия за подпомагане на българските власти в областта на готовността за извънредни ситуации в здравеопазването, епидемиологията, наблюдението, ранното предупреждение и по отношение на лечението на инфекциозните и зоонозните болести в рамките на континуума „Едно здраве“. СЗО ще подкрепи готовността на България за извънредни ситуации чрез обучение по инструмента на СЗО за междусекторно картографиране на здравната сигурност (CMAP) и укрепване на капацитета на здравните власти да го използват. Направени са първите стъпки с национален семинар, проведен от екип на СЗО през октомври 2023 г. във Велинград в сътрудничество между общественото здравеопазване и отбраната за засилване на готовността за спешни здравни ситуации с представители на Министерството на здравеопазването, Националния център по заразни и паразитни болести, регионалните здравни инспекции и представители на Министерството на отбраната.
Антимикробната резистентност също е глобална заплаха, която българските власти са готови да приемат и да се справят с нея, а СЗО ще подкрепи приемането и прилагането на национална стратегия за АМР.
СЗО също така непрекъснато ще подкрепя правителството на България в развитието на спешните медицински услуги, включително в развитието на оказването на спешна медицинска помощ с въздухоплавателни средства. СЗО ще подкрепи чрез координиране и предаване на най-добрия международен опит и експертиза в тази област от мрежата от екипи за спешна медицинска помощ на СЗО (EMT) и извън нея за непрекъснато развитие и оптимизиране на системата. Ако България счете за необходимо, СЗО ще подкрепи и сертифицирането на български екип за участие в предоставяне на спешна медицинска помощ в глобален мащаб.
Непрекъснатият приток на бежанци също ще бъде област, в която СЗО ще работи в подкрепа на българските власти.
F. Неинфекциозни болести и рискови фактори
Почти половината от всички смъртни случаи в България се дължат на поведенчески рискови фактори, включително тютюнопушене, нездравословно хранене, консумация на алкохол и ниска физическа активност. Въпреки че напоследък България постигна известен напредък в контрола на тютюнопушенето, то продължава да бъде основен проблем за общественото здраве. Процентът на тютюнопушене сред възрастните е най-висок в ЕС, като през 2019 г. почти един от всеки трима възрастни (29 %) пуши ежедневно. Тютюнопушенето сред тийнейджърите – 32 %, също представлява сериозен проблем, особено сред момичетата: около 38 % от 15-годишните момичета съобщават, че са пушили през последния месец през 2018 г. – най-високият процент в ЕС за момичетата – в сравнение с 26 % от момчетата. Консумацията на алкохол сред възрастните в България през 2019 г. (11,4 литра на глава от населението) е по-висока от средната за ЕС (10,1 литра) и се е увеличила през последното десетилетие. Консумацията на алкохол сред подрастващите също е обезпокоителна: делът на 15-годишните, които съобщават, че са се напивали повече от веднъж в живота си, е сред най-високите в ЕС през 2018 г. (30 % в България в сравнение със средна стойност за ЕС от 22 %).33
За разлика от тенденциите в ЕС предотвратимата смъртност (смъртните случаи по причини, които могат да бъдат избегнати чрез политики в областта на общественото здраве) в България се е увеличила между 2001 и 2020 г. През 2020 г. предотвратимата смъртност достигна 316 %, което е много над средната стойност за ЕС (180 %). Смъртността от предотвратими причини (смъртните случаи, дължащи се на липса на навременни и ефикасни грижи) през 2020 г. е 213 %, което е над два пъти повече от средното за ЕС (92 %).
Заболеваемостта от рак в България е по-ниска, отколкото в ЕС, но общата смъртност от рак (258 смъртни случая на 100 000 души от населението) е близка до средната за ЕС (264 смъртни случая на 100 000 души от населението). По-ниската заболеваемост, съчетана със средните нива на преживяемост при рака, и ниската степен на използване на профилактични прегледи и изследвания предполагат недостатъчно диагностициране или предизвикателства при осигуряването на ефективно лечение. Ракът на белия дроб е най-честата причина за смърт от рак, следван от рака на дебелото черво.34
През последните години се наблюдават положителни признаци, които са по-ясно изразени сред жените, отколкото сред мъжете, отчасти поради намаляване на някои поведенчески рискови фактори и подобряване на ранното откриване, скрининга и лечението (например безплатни годишни прегледи за сърдечносъдови и онкологични заболявания).
Факторите на околната среда (работна и жизнена среда) също са причина за значителен брой на животозастрашаващи заболявания (сърдечносъдови заболявания, рак), а също и смъртни случаи.
СЗО ще подкрепи България с техническа помощ в областта на превенцията, профилактиката, събирането и анализа на данни и оптимизирането на лечението.
Дейностите на СЗО ще включват изграждане на капацитет на специалисти от регионалните здравни инспекции в областта на здравословното хранене, ограничаването на консумацията на алкохол сред населението, здравната комуникация като ключов компонент при планирането и осъществяването на промоция на здравето, здравното образование в училищата. Тя ще включва и разработването на здравно-образователни материали за намаляване на рисковите за здравето фактори. Ще бъдат проведени и специфични изследвания на детското затлъстяване и ще се работи за повишаване на чувствителността по отношение на състава на храните, за да се представят резултатите за България от мониторинга на състава на храните, извършен в рамките на съвместния план за действие на ЕС Best ReMap.
_______________
33 България: здравен профил на страната 2021 | ЧЕТЕТЕ онлайн (oecd-ilibrary.org)
34 България: здравен профил на страната 2021 | ЧЕТЕТЕ онлайн (oecd-ilibrary.org)
G. Здравни информационни системи и цифрово здравеопазване
Българската здравна информационна система се насочи към бърза дигитализация и нарастваща интеграция на базите данни, като този процес беше допълнително ускорен по време на пандемията COVID-19.
СЗО ще подкрепи това движение и ще предостави техническа помощ за получаване на разрешение (лиценз) на СЗО за превод, редактиране, адаптиране и отпечатване, както и техническа помощ за картографиране от МКБ-10 към МКБ-11 за по-бърз превод в съответствие с кодовите наименования и обучение на обучители.
1.3. Мерки за изпълнение
СЗО ще бъде представена в България от национален офис с международен и национален персонал.
Постоянна подкрепа за изпълнението на горепосочените категории ще бъде осигурена от Регионалния офис на СЗО за Европа и при необходимост от централата на СЗО.
СЗО ще работи в тясно сътрудничество с Министерството на здравеопазването, Министерството на външните работи, Министерството на труда и социалната политика (МТСП), Националния център по заразни и паразитни болести (НЦЗПБ), Националния център по обществено здраве и анализи (НЦОЗА), Българския Червен кръст, УНИЦЕФ, МОМ, ВКБООН, МВФ, Световната банка и всички останали партньори.
1.4. Мониторинг и оценка
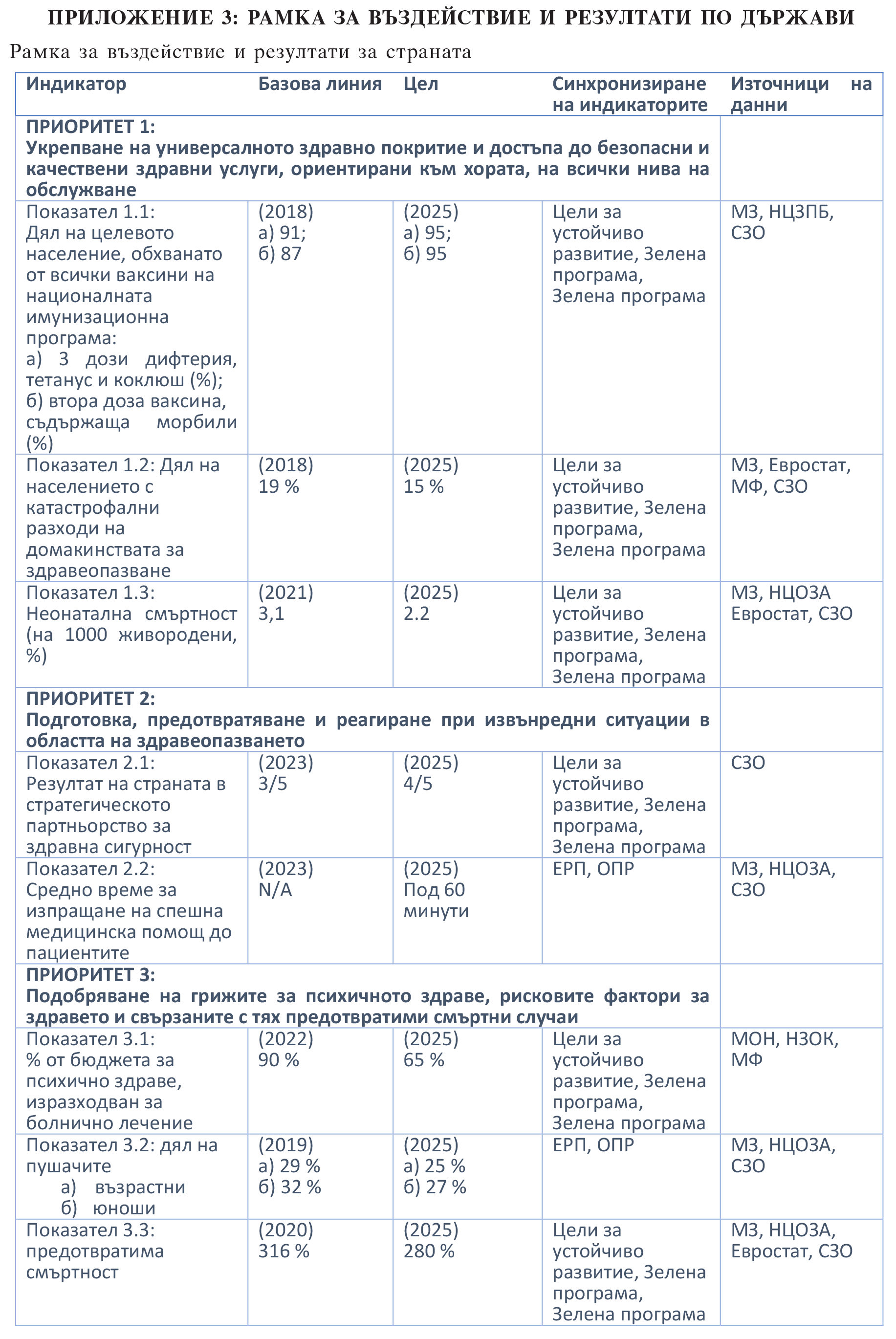
Процесите за мониторинг и оценка ще бъдат създадени с участието на всички заинтересовани страни, за да се гарантира прозрачност и отчетност на действията и резултатите, както и способност за адаптиране към новите предизвикателства и националните приоритети.
Националният офис на СЗО в България и МЗ ще организират и провеждат редовни технически срещи, за да осигурят навременно и ефективно изпълнение, контекстуализация на всички дейности и тяхната актуалност. Националният офис на СЗО в България ще разработи годишни доклади, в които ще бъдат описани всички основни резултати и постижения по дейности и резултати, както е посочено в приложение 2. В допълнение, Националният офис на СЗО в България и МЗ ще организират и провеждат срещи на високо равнище за междинен и окончателен преглед на напредъка, за да представят и обсъдят постиженията, предизвикателствата, научените уроци и предстоящите приоритети. По време на изпълнението на ДСС ще бъдат проучени допълнителни условия за по-добър мониторинг и оценка, включително привеждането им в съответствие с националните процеси и инструменти за мониторинг и отчитане на ЦУР.
ЧАСТ 2. ПРОГРАМНИ ПРИОРИТЕТИ ЗА СЪТРУДНИЧЕСТВО ПРЕЗ 2024 – 2025 Г.
Програмата за сътрудничество за периода 2024 – 2025 г., описана подробно в приложение 2, се основава на горния анализ. Тя е взаимносъгласувана и избрана в отговор на проблемите на общественото здраве и продължаващите усилия за подобряване на здравния статус на населението на България.
ЧАСТ 3. БЮДЖЕТ И ПОЕТИ ЗАДЪЛЖЕНИЯ ЗА 2024 – 2025 Г.
3.1. Бюджет и финансиране
Общият бюджет на BCA за България е 200 000 щатски долара. За финансирането и разширяването на този бюджет ще бъдат използвани всички източници на средства, които ще бъдат мобилизирани от двете страни и ще бъдат налични.
В съответствие с Резолюция WHA74.3 на Световната здравна асамблея генералният директор на СЗО ще оповести разпределението на наличното финансиране, след което регионалният директор на СЗО за Европа ще може да разгледа разпределението на средствата на СЗО/Европа за ДСС.
Секретариатът на СЗО ще докладва за изпълнението на своя годишен и двугодишен програмен бюджет на Регионалния комитет на СЗО за Европа и на Световната здравна асамблея.
3.2. Ангажименти
Правителството на България и Секретариатът на СЗО се ангажират да работят съвместно за мобилизиране на средствата, необходими за изпълнението на това ДСС.
3.2.1. Ангажименти на Секретариата на СЗО
СЗО се съгласява да предостави, при наличие на средства и съгласно правилата и разпоредбите на СЗО, крайните продукти и резултати, определени в настоящото ДСС. Ще бъдат сключени отделни споразумения за субсидиране на местните разходи или за пряко финансово сътрудничество по време на изпълнението в съответствие с правилата на СЗО за възлагане на обществени поръчки.
3.2.2. Ангажименти на правителството
Правителството участва в необходимите процеси на формулиране и изпълнение на политики и стратегии и доколкото е възможно, осигурява работно пространство, персонал, материали, консумативи, оборудване и местни разходи, необходими за постигане на резултатите, посочени в настоящото ДСС.
СЪКРАЩЕНИЯ И АКРОНИМИ
Общи съкращения
ДСС Двугодишно споразумение за сътрудничество
НЦЗПБ Национален център по заразнии паразитни болести
ЕБВР Европейска банка за възстановяване и развитие
EК Европейска комисия
ЕИБ Европейска инвестиционна банка
ЕРП Европейска работна програма наСЗО за периода 2020 – 2025 г.
ЕС Европейски съюз
ЕВРОСТАТ Статистическа служба на Европейския съюз
МОМ Международна организация помиграция
МВФ Международен валутен фонд
ОРП 13 Тринадесета обща работна програма на СЗО, 2019 – 2025 г.
МВнР Министерство на външните работи
MЗ Министерство на здравеопазването
МТСП Министерство на труда и социалната политика
МФ Министерство на финансите
НЦОЗА Национален център по общественото здраве и анализи
НПО Неправителствена организация
НЗОК Национална здравноосигурителнакаса
ОИСР Организация за икономическосътрудничество и развитие
ЦУР Цели за устойчиво развитие
ООН Организация наобединените нации
ВКБООН Върховен комисариат на ООН забежанците
УНИЦЕФ Детски фонд на ООН
СБ Световна банка
СЗА Световна здравна асамблея
WHO/СЗО Световна здравна организация
Технически съкращения
AMR Антимикробна резистентност
(БЦЖ) Ваксина срещу туберкулоза
ДСГ Диагностично-свързани групи
ДТК Дифтерия, тетанус и коклюш
COSI Европейска инициатива на СЗОза наблюдение на затлъстяването при децата
COVID-19 Коронавирусно инфекциознозаболяване, причинено от Sars-CoV-2
EMT (МЕСС) Медицински екип за спешнислучаи
БВП Брутен вътрешен продукт
ОПЛ Общопрактикуващ лекар
GYTS Глобално проучване на тютюнопушенето сред младите хора
HepB Хепатит В
Hib Haemophilus influenzae тип b
ЗИС Здравни информационни системи
МКБ-10 Международна класификация наболестите, 10-а ревизия
МКБ-11 Международна класификация наболестите, 11-а ревизия
МЗП Международни здравни правила
PHC Първична здравна помощ
SARS-COV-2 Тежък остър респираторен син дром 2
ПРИЛОЖЕНИЕ 2: ПРИОРИТЕТИ, РЕЗУЛТАТИ, КРАЙНИ ПРОДУКТИ И ПРОДУКТИ ИЛИ УСЛУГИ
ВИЖ приложение № 2
3807